
マウスピースを使った矯正の新しい形
バーデン歯科クリニックのインビザラインは、マウスピースを利用した矯正装置として、デジタル技術を使ってシミュレーションと目標設定を行うことで実現される近代的な矯正治療法を提供します。
歯を動かすメカニズムは、各マウスピースに動きをプログラムし、およそ1週間毎に新しいマウスピースに交換することで、少しずつ歯を調整していく手法を採用しています。
目標に到達する過程では、マウスピースのフィット感をチェックし、治療計画との違いを確認しながら進行します。マウスピースの適合が適切で、利用状況が良好であれば、通院の頻度を減らすことができます。
どんな歯並びでもバーデン歯科クリニックのインビザラインによる治療は可能であり、ただし、困難な動きもあるため、他の治療法と組み合わせることが望ましい場合もあります。
バーデン歯科クリニックのインビザラインはオーダーメイドの矯正装置であり、歯科医師であれば誰でも簡単にリクエストできます。しかし、現実には実現できない動きを要求することも可能なため、3D診断は必須となります。また、不可能な動きや反動、予期せぬ動きに対する判断が難しいため、従来の矯正治療の知識が必要となります。
審美性:
インビザラインはほぼ見えないため、装着時にも自然な見た目を保てます。
快適性:
他の矯正装置に比べて違和感が少なく、快適に装着できます。
清潔:
マウスピースは取り外し可能なため、清掃が容易です。
取り外し可能:
食事や特別な場合には取り外すことができます。
通院回数の削減:
インビザラインは自宅で簡単に交換できるため、通院回数を減らせます。
透明なプロセス:
デジタル技術を利用して治療プロセスを視覚化できます。
長い装着時間:
1日に20時間以上の装着が必要です。
大きなギャップの閉鎖:
大きな空隙を閉じるためには時間がかかりやすいです。
コスト:
インビザラインは従来の矯正装置に比べてコストが高い可能性があります。
継続的なコミットメント:
正しい位置に歯を動かすためには、指定された時間にマウスピースを着用することが重要です。

対象年齢:
子どもの矯正は顎の成長が落ち着くまで。暦齢、骨年齢、歯齢を基に判断。
12歳臼歯萌出後は治療選択肢が限られ、歯齢は重要。機能的問題があれば早めの治療が良い。通常は前歯の永久歯交換時に始まる。治療必要性:
子どもの矯正は成長と変化が多いため予知性が必要。個人差あり、3D診断重要。子どもの矯正だけでは不十分な場合、成人矯正前提の前段階治療も。治療ゴール:
成長に悪影響な因子除去、顎骨成長コントロール、永久歯のスペース作成。使用装置:
プレオルソ: 歯槽骨拡大。
ムーシールド: 下顎前突改善、寝る時使用。
バイトプレート: 深い噛み合わせ修正。
リンガルアーチ: 部分的歯移動。
ヘッドギア: 上顎大臼歯移動。
チンキャップ: 下顎骨成長方向変更。リスク・デメリット:
歯根吸収リスク、予期せぬ成長で子ども矯正不十分、全体矯正が必要な場合あり。治療開始時期:
個人差あり、乳歯列期でも懸念あれば矯正専門クリニックで相談。成長に悪影響な因子あれば早期治療推奨。

対象年齢:
上下顎骨の成長終了時に治療可能。歯根膜による弱炎症で歯移動。歯周組織正常なら年齢制限なし。若年齢の方が骨代謝良好で動き良い。治療の必要性:
歯は筋肉バランスで並び、清掃性・機能性問題なければ治療不要。しかし、審美的改善を求める場合矯正治療が必要。治療期間:
歯並びにより期間異なる。大隙間や多移動は時間かかる。小臼歯抜歯治療は約2.5年。矯正用アンカースクリューで期間短縮可能。治療のゴール:
機能問題なしで審美重視。ゴールは個人差あり、シミュレーションで患者と矯正医のゴール合わせ。特別希望は事前に伝え、治療ゴール明確化。リスク・デメリット:
歯根吸収:歯移動で骨改造細胞が歯根吸収可能。
歯肉退縮:
骨吸収で骨減少、歯肉下降。骨薄タイプは退縮しやすい。歯髄壊死:
歯移動で血流遮断、歯髄壊死可能。歯色変化や感覚鈍化のリスク。歯牙強直:
歯根膜失失、歯と骨直接接触で一体化。外科的処置が必要。

成長期には、成長方向をコントロールし、機能的課題を解決します。成人の場合、顎のバランスの不均衡を調整するために、下顎歯列を後方に移動させ、上顎前歯を前方に拡大し、顎の大きさの不均衡を抜歯で補い、骨格の明らかな不均衡がある場合は、骨の位置や大きさを改善するための外科的矯正治療が必要になります。

骨格性上顎前突では、骨の前後位置を歯で補い、上顎歯列全体の後方移動や下顎前歯の唇側傾斜が必要です。大きな前後差がある場合は、抜歯や手術が必要です。歯槽性上顎前突でも、同様に上顎歯列全体の後方移動や下顎前歯の唇側傾斜が必要で、前後差が大きい場合や下顎永久歯の先天欠如で抜歯が必要です。
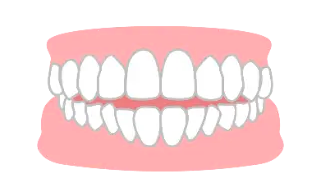
骨格性要因の場合、歯槽性の改善の容易さが異なります。矯正用アンカースクリューやアライナー矯正が効果的な場合もあります。具体策として、口腔習慣除去、口腔筋機能療法(MFT)、臼歯の圧下、前歯の突出、前歯の舌側傾斜、抜歯による噛み合わせの深化があります。骨格性影響が大きいものは、外科的矯正治療も必要です。
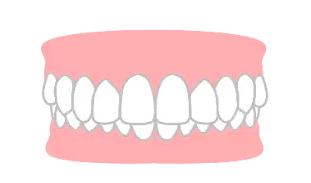
過蓋咬合治療は、下顎成長前にマウスピースとマルチブラケット装置を利用。表側矯正と裏側矯正も可能です。治療で上顎前歯を歯肉に「圧下」し、時間と歯根ストレスが必要。アンカースクリューを利用し、効率的な歯の移動を促進。永久歯の大人では、治療期間は過蓋咬合の程度や歯列の問題、抜歯の有無により異なります。
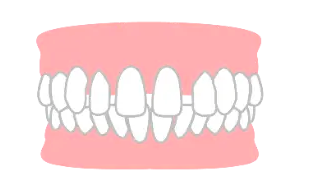
原因の特定は重要で、診断を通じて原因を明らかにし、対処する必要があります。習癖や形態異常がある場合、これらを解消しないと安定は得られません。また、歯周病が原因である場合、歯周組織を健康に戻さなければ、矯正に伴う炎症と細菌による炎症が合わさり、歯周病を悪化させる可能性があります。
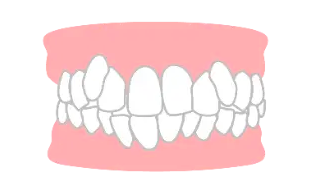
成長期には歯槽骨の成長促進を行い、成長終了後に抜歯が必要な場合もあり。どの年齢でも、骨の幅内での歯列拡大を行い、顎骨完成後は抜歯や歯間部の削合でスペース確保。過度の拡大は口元の突出や機能的問題を引き起こします。CTによる3次元診断が必要で、治療前に担当医と相談し治療を進めるべきです。